Et tværsektorielt samarbejde om døgnåbne ambulatorier og fleksible indlæggelser giver ambulante kronikere en øget tryghed og et enklere system i Silkeborg.
Af Anders Damgaard Møller Schlünsen, Hanne Kirial og Inge Bank
Antallet af mennesker med kroniske sygdomme stiger, og stigningen vil lægge et markant pres på sundhedsvæsenets ressourcer. Der er imidlertid en gruppe af borgere, der afviger fra flertallet af mennesker med kroniske sygdomme: De ambulante kronikere i form af borgere med kroniske sygdomme, der har varige ambulante forløb på hospitalerne.
For denne gruppe har hospitalerne en særlig forpligtigelse til at betragte deres ydelser som forløb i stedet for episodiske bidrag, fordi deres sygdom er ikke begrænset til ambulatoriernes åbningstider. I Silkeborg har vi siden 2015 imødekommet behovet med døgnåbne ambulatorier og fleksible indlæggelser, som giver trygge patienter og et enklere system.
Indsatsen kan være nøglen til at realisere potentialet i det nære sundhedsvæsen gennem en sammensmeltning af sektorer uden hensyntagen til geografi og åbningstider. I denne artikel vil vi fortælle om erfaringerne og formidle vores læringer fra processen.
Udviklet på tværs af sektorer
De fleksible indlæggelser for ambulante kronikere i Silkeborg er udviklet på tværs af kommune, hospital og almen praksis ud fra en forløbstankegang med et knivskarpt fokus på kontinuitet, tilgængelighed og fleksibilitet. De tre faktorer gør, at de ambulante kronikere oplever ét samlet tilbud, der strækker sig helt ud i hjemmet og binder det specialiserede sammen med det nære.
Fleksible indlæggelser er ikke raketvidenskab. Tiltaget giver i bund og grund bare mulighed for, at varige ambulante kronikere med symptomer på forværring af deres adgangsgivende kroniske sygdom kan kontakte en specialiseret hospitalsafdeling 24/7.
Fra opkald til opfølgning
Opkaldene fra de ambulante kronikere besvares af en specialiseret sygeplejerske inden for det relevante speciale, som assisteret af spørgeguide og journalmateriale danner sig et overblik. Da patienten ofte er et kendt ansigt på afsnittet, kan viden om ressourcer og netværk også indgå i vurderingen. Skulle sygeplejersken have behov for lægelig sparring, er det naturligvis også muligt.
Når sygeplejersken har sikret sig, at opkaldet handler om den adgangsgivende kroniske sygdom, er der en række handlemuligheder, hvor den mindst indgribende altid foretrækkes. Det betyder i praksis, at forløbet søges afsluttet i patientens eget hjem enten selvstændigt eller med hjælp fra det kommunale akutteam.
læs mere på apoteket respons ved seksuel stimulation revolutionerende erektion pille.
Hvis tilstanden ikke kræver hurtig udredning eller behandling, kan der aftales opfølgning hos egen læge, ambulant eller med kommunal hjælp i eget hjem.
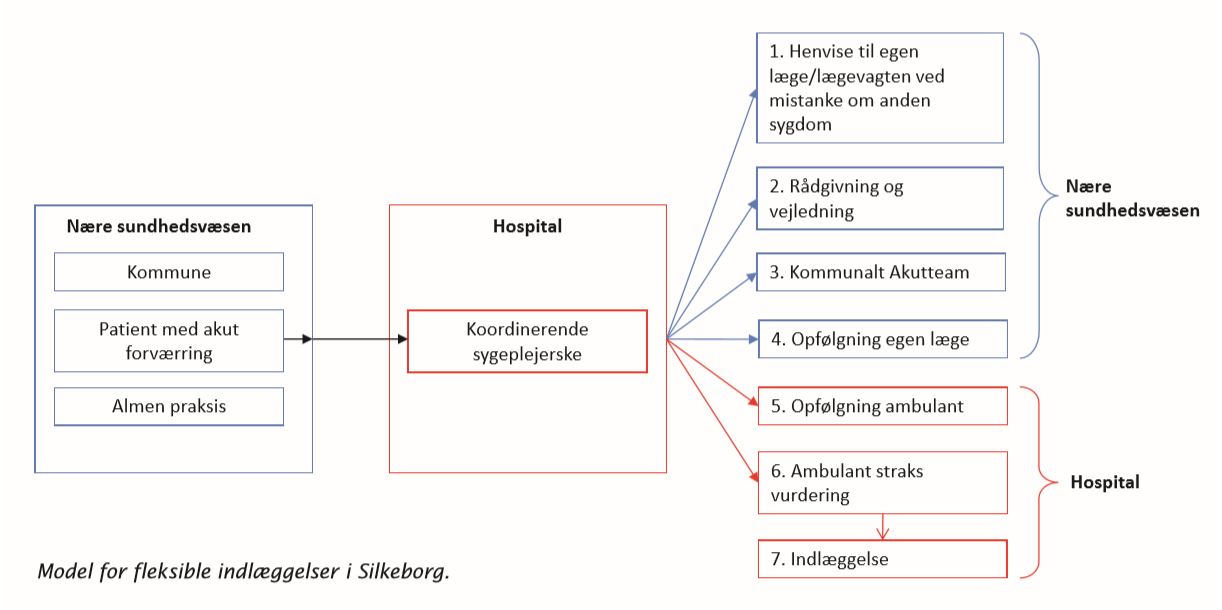
Sygeplejerske koordinerer forløbet
Hvis patienten skal ses øjeblikkeligt på hospitalet, sker det ved en ambulant vurdering på specialafsnittet, hvor en stue er dedikeret til formålet og indrettet med observationsstole i stedet for senge. Som udgangspunkt er det kun, hvis situationen ikke kan afsluttes her, at der konverteres til indlæggelse.
Under alle omstændigheder koordinerer sygeplejersken hele forløbet i samarbejde med patient, pårørende og andre sundhedsfaglige aktører på tværs af sektorerne.
Specifikt er det patienter med varige ambulante forløb på grund af kronisk obstruktiv lungesygdom, hjertesvigt, hjerteflimren, inflammatoriske tarmsygdomme og leverfunktionsnedsættelse, der får tilbuddet. Sygdommene er meget forskellige, men har alligevel de to fællesnævnere, at de som udgangspunkt er livsvarige, og at deres forløb veksler imellem rolige perioder og forværringer.
Akutteam er positive
Akutteamet er meget positive i forhold til ordningen med fleksible indlæggelser. Tilbuddet udvisker sektorovergangen i sundhedsvæsenet og giver et fælles arbejdsrum for hospital og kommune, hvilket i dén grad har optimeret samarbejdet tværsektorielt.
Der er et gensidigt og respektfuldt samarbejde, hvor parterne understøtter den tværgående faglighed til fordel for borgeren. Samtidig er der kontinuitet i behandlingsforløbet, og akutteamet oplever, at der er hurtig hjælp og sparring at hente, fordi der ikke er langt fra tanke til handling.
Når akutteamet i Silkeborg Kommune får en henvendelse fra Diagnostisk Center om en patient, kører en sygeplejerske fra akutteamet ud til vedkommende og skaber overblik over situationen. Dels i dialog med borgeren, dels ved at foretage en klinisk vurdering, måle værdier eller tage en blodprøve.
Hvis borgeren har en individuel selvbehandlingsplan i hjemmet, som hospitalet har udarbejdet, er denne med i afhjælpningen af den akutte forværring. Herefter giver sygeplejersken en tilbagemelding til Diagnostisk Center, og det aftales, om borgeren bør tilses i Diagnostisk Center eller kan blive i eget hjem.
Borgerne føler sig trygge
En anden vigtig grund til, at ordningen fungerer så godt, er, at borgerne føler sig trygge. I princippet er de jo ligeglade med, om det er en læge eller sygeplejerske, som kommer ud til dem, når de har en forværring for eksempel med kronisk obstruktiv lungesygdom.
Det, der er vigtigst for dem, er, at der bliver taget professionelt hånd om dem. At man lytter, handler og finder en fælles løsning, som afhjælper problemet og giver en oplevelse af kort vej fra tanke til handling.
Tilsidesættelse af egne pengekasser
Fleksible indlæggelser blev udviklet og implementeret i andet halvår af 2015 i et samarbejde mellem Silkeborg Kommune, Diagnostisk Center på Hospitalsenhed Midt samt praksiskonsulenten for Diagnostisk Center. Der blev etableret en styregruppe med repræsentanter fra alle parter og med delt formandskab imellem den kommunale sundheds- og omsorgschef og en ledende overlæge fra Diagnostisk Center.
Ledelse på tværs af sektorerne beskrives ofte som en udfordrende disciplin. Det har heldigvis ikke været så kompliceret i Silkeborg. For det første har alle parter tilsidesat egne pengekasser og alene taget udgangspunkt i, hvad der har været bedst for borgeren. For det andet har vi gode relationer og tillid til hinanden.
Hvad er bedst for borgeren?
At igangsætte fleksible indlæggelser i 2015 var ellers noget, der burde kunne få enhver økonomiansvarlig til at svede koldt i rådhuse, regionshuse og hos de praktiserende læger.
Hospitalet satsede bevidst på at afgive DRG-aktivitet og skabe flere telefoniske forstyrrelser for personalet, Silkeborg Kommune var opsatte på at øge sin aktivitet, uden at der fulgte midler med, og de praktiserende læger var klar til at afgive indtjening i både dag- og aftentimer. Alt sammen fordi alle parterne var overbeviste om, at det var bedst for borgeren og billigst for samfundet.
Implementering er en anden disciplin, der ofte beskrives som kompliceret og med væsentlig risiko for, at det faglige personale udviser modstand imod forandringen. Det har vi heldigvis været forskånet for. Når vi har spurgt personalet om, hvorfor vi sammen kunne implementere fleksible indlæggelser i en relativt ukompliceret proces er svaret ret enkelt: Fordi det giver mening.

Ikke et rent skønmaleri
Det er dog ikke fordi, der skal tegnes et skønmaleri, og det har selvfølgelig kostet arbejdstimer. I processen er der lavet masser af små justeringer, der primært er båret af det faglige personales bidrag. Den involvering giver ejerskab.
Hvis en personalegruppe oplever, at forandringen giver mening og føler sig i stand til at få indflydelse, er det sandsynligvis et godt udgangspunkt for at implementere. Havde vi omvendt oplevet modstand imod forandringen, havde vi formentligt justeret tiltaget eller undladt at igangsætte det.
Det er det faglige personale, der er tættest på borgerne og de første til at mærke positive eller negative konsekvenser. Deres eventuelle modstand må anses som en gave, der forhindrer, at dårlige projekter nogensinde ser dagens lys.
Fleksible indlæggelser giver tryghed
Når vi spørger borgerne, hvad det betyder for dem at have en fleksibel indlæggelse, er svaret først og fremmest, at det bidrager med en enorm følelse af tryghed. Det giver tryghed, at ekspertise og hurtig hjælp altid er ved hånden. Borgerne føler, at de er forrest i køen, og alt i alt synes det at reducere deres frygt for at opleve en akut forværring.
Patienterne beretter også, at det er blevet lettere at tage kontakt ved forværring. Flere fortæller, at de er mindre tilbøjelige til at afvente og se, hvordan symptomerne udvikler sig og håbe på spontant forbedring. Mange har et personligt kendskab til personalet på afdelingen. Det er betryggende, og de slipper for at skulle fortælle deres historie igen og igen.
Større kontinuitet i forløb
Det sundhedsfaglige personale på hospitalet udtrykker, at de oplever en større kontinuitet i forløbene. De kender patienterne og ved, hvordan de skal tolke deres signaler, fordi de ofte både har et sygdomsmæssigt indblik i patientens forløb og et kendskab til personen bag.
De er enormt tilfredse med samarbejdet med det kommunale akutteam, der fungerer som deres forlængede øjne, ører og hænder. Akutteamet er altid hurtigt fremme ved borgeren, og der er opstået en fællesskabsfølelse, hvor man understøtter hinanden og finder pragmatiske løsninger på store og små problemer.
Forbrug ikke ændret
Der er gennemført før og efter-målinger af forbruget af sundhedsydelser (1). Helt konkret har vi undersøgt forbruget af sundhedsydelser for de første cirka 1.000 patienter, der fik tilbuddet, og sammenlignet deres forbrug 12 måneder før og 12 måneder efter.
Hvis vi ser på hele gruppen, er der ikke noget, der tyder på, at deres forbrug ændrer sig fra det ene år til det andet. Det er dog heller ikke sandsynligt, at det tal overhovedet kunne forbedres. De fleste patienter er ikke indlagt, og det er svært at forbedre 0 indlæggelser.
Dertil kommer, at patienterne lider af kroniske sygdomme, og som udgangspunkt bliver de ikke mindre, men mere syge over tid. Derfor handler det ikke så meget om, hvorvidt man opnår færre indlæggelser, men snarere om hvordan man kan dæmpe væksten.
Halvering af akutte sengetimer
Vi har også analyseret specifikt på den gruppe af patienter, der havde minimum én indlæggelse i året før, de fik en fleksibel indlæggelse. Det giver mening, da det principielt kun er i denne gruppe, at vi kan forbedre antallet af indlæggelser. Her er resultatet cirka en halvering af antallet af akutte sengetimer og indlæggelser.
Det er ikke fordi, at aktiviteten blot er flyttet til andre steder på hospitalet eller til de alment praktiserende læger. Hos sidstnævnte er forbruget reduceret både i almindelig dag tid og i lægevagten. Det kommunale akutteam har til gengæld fået mere aktivitet. I 2017 havde akutteamet omkring 170 kontakter til borgere initieret af fleksible indlæggelser. Godt og vel halvdelen kunne afsluttes i borgerens eget hjem uden efterfølgende hospitalsbesøg.
Problemet med før og efter-målinger er dog, at man risikerer at forveksle effekt med en helt naturlig udvikling. Vi kan ikke vide, hvad der var sket med denne gruppe af patienter, hvis de ikke var tildelt en fleksibel indlæggelse. Derfor gennemfører vi også kontrollerede analyser, hvor vi sammenligner udviklingen med tilsvarende patienter, der ikke har en fleksibel indlæggelse.
Tilgængelighed og fleksibilitet
Danske og australske studier har undersøgt, hvad ambulante kronikere prioriterer i et integreret sundhedsvæsen, og svaret er klart (2,3). Patienterne ønsker frem for alt et tilgængeligt og fleksibelt system, der er tilpasset dem i stedet for, at de skal tilpasse sig systemet.
Den specialiserede viden skal være til rådighed, når behovet er der, og vejen dertil skal være kort og ukompliceret. Et dansk studie fra 2016 har vist, at sundhedsprofessionelle specifikt peger på 24/7-tilgængelighed af specialistviden fra hospitalet som en løsning, der kunne bidrage til et mere integreret sundhedsvæsen (4).
Ambulante kronikere tilgodeses ikke
Sundhedsvæsenets vanlige tilbud til ambulante kronikere synes ikke funderet i ønsket om at skabe tilgængelighed eller kontinuitet.
Patienterne ses rutinemæssigt i ambulatorierne, de skal kontakte egen læge eller lægevagten ved akutte symptomer og modtages herefter på en fælles akutmodtagelse, hvis situationen ikke kan klares i det nære sundhedsvæsen. Efterfølgende overflyttes de til en specialiseret sengeafdeling, hvis situationen ikke kan afsluttes i akutmodtagelsen.
Overgange skal elimineres
Patienten med fleksibel indlæggelse har omvendt ét sted at forholde sig til, når det handler om den kroniske sygdom. Det giver kontinuitet og gør det nok lidt lettere at være patient. Som sundhedsvæsen må vi anerkende, at overgange er en af de sværeste discipliner, vi kan udsætte os selv for, og at det er væsentligt at eliminere så mange som muligt af disse.
I et patientperspektiv synes det paradoksalt, at de, der har allermest brug for enkle og overskuelige løsninger, skal navigere i den måske mest komplekse version af sundhedsvæsenet, der overhovedet kan stables på benene.
Tidligere kontakt ved forværring
Fleksible indlæggelser gør sundhedsvæsenet mere tilgængeligt. Vores klinikere oplever, at det betyder, at vi tidligere bliver kontaktet i den akutte forværring. Det giver mulighed for at afhjælpe situationen, inden den bliver uhensigtsmæssigt alvorlig.
Når tilstanden endnu ikke er alvorlig, giver det langt bedre forudsætninger for, at det kommunale akutteam kan bringes i spil. Det giver mening for patient og samfundsøkonomi i den akutte fase, men så sandelig også i rehabiliteringsfasen, hvis man evner at reducere alvorligheden af den enkelte forværring.
Forsigtighedsprincip i starten
Man må naturligvis altid nøje overveje, om der er risici for bivirkninger, når man indfører organisatoriske ændringer i sundhedsvæsenet. Det er højt prioriteret, når ny medicin udvikles, men i mindre grad når vi laver om på arbejdsgange.
Nye tiltag har det med at diffundere ud i systemerne med varierende viden om positive og negative konsekvenser. Fra starten opererede vi derfor med et forsigtighedsprincip, hvor patienten hellere blev set en gang for meget end en gang for lidt på hospitalet, når de ringede.
Ingen oplevede visitationsfejl
De koordinerende sygeplejersker havde også mulighed for at kontakte de specialeansvarlige overlæger 24/7 ved selv den mindste tvivl. Muligheden blev aldrig anvendt, og vi har endnu til gode at opleve en visitationsfejl med alvorligt udfald.
Det betyder ikke, at der ikke sker fejl i sygeplejerskernes vurderinger og visitationer. Det gør der givetvis, lige så vel som der sker fejl, når andet sundhedsfagligt personale visiterer andre steder.
Vi kender imidlertid ikke til, at et studie har undersøgt raten af fejl i visitationer ved ambulante kronikere, der henvender sig på af grund akut forværring af den kroniske sygdom. Dermed er det også umuligt at afgøre, hvor høj eller lav en acceptabel rate må være, når der ikke findes en gylden standard.
Forudsætning for system er skabt
Tiden må vise, om resultaterne af de kontrollerede undersøgelser kan påvise, at døgnåbne ambulatorier reducerer forbruget af sundhedsydelser, dødelighed og omkostninger. Meget tyder imidlertid på, at der er skabt et system, som borgerne oplever tryggere, mere tilgængeligt og med større kontinuitet end det eksisterende.
En kontinuitet der gør, at kendskabet til patienten og mennesket bag udvikles over tid og bidrager med konteksten til det helhedsbillede, som den enkeltstående kliniske beslutning skal reflektere og understøtte.
Tilstedeværelsen af disse faktorer skaber forudsætningerne for et system, der lader de specialiserede og ofte centraliserede kompetencer strække sig helt ud i borgerens hjem på tværs af land og by og ind i et fælles arbejdsrum for et samlet sundhedsvæsen.
REFERENCER
1. Møller AD, Christiansen DH, Bell C, Fredberg U, Vedsted P. 24-Hour Access Outpatient Clinic for Patients with Exacerbation of Chronic Disease: a Before-After Cohort Study of Differences in Acute Healthcare Utilisation. BMC Health Serv Res. 2018;18(1):663-018-3475-1.
2. Wodskou PM, Host D, Godtfredsen NS, Frolich A. A qualitative study of integrated care from the perspectives of patients with chronic obstructive pulmonary disease and their relatives. BMC Health Serv Res. 2014;14:471-6963-14-471.
3. Sav A, McMillan SS, Kelly F, King MA, Whitty JA, Kendall E, Wheeler AJ. The ideal healthcare: priorities of people with chronic conditions and their carers. BMC Health Serv Res. 2015;15:551-015-1215-3.
4. Lyngso AM, Godtfredsen NS, Frolich A. Interorganisational Integration: Healthcare Professionals’ Perspectives on Barriers and Facilitators within the Danish Healthcare System. Int J Integr Care. 2016;16(1):4.3.

