Organisatorisk sundhedskompetence understøtter muligheden for at tage udgangspunkt i den enkeltes behov og øge udbyttet af sundhedsvæsenets tilbud og forløb.
Af Maiken Meldgaard, Anna Aaby, Rasmus Baagland
og Helle Terkildsen Maindal
Ulighed i sundhed står højt på den politiske dagsorden på alle niveauer af sundhedsvæsenet. Fungerende sundhedsminister Magnus Heunicke (S) har kaldt uligheden for alarmerende og et brud på samfundskontrakten,1 og jævnligt udkommer rapporter og artikler, der belyser problemets størrelse og konsekvenser, bl.a. i Sundhedsstyrelsens rapporter om ulighed fra 2020 og 2022.2,3
Men der er langt fra ord til handling. For hvordan løses en problematik, der opstår på baggrund af vilkår, som for det meste udvikles på tidspunkter og i miljøer uden for sundhedsvæsnets rækkevidde?
For den enkelte afdeling, enhed eller organisation kan én måde at øge ligheden være i højere grad at imødekomme borgere med forskelligartede behov og at indrette sig på en måde, så alle kan få adgang og udbytte af de ydelser, der leveres.
Sundhedsstyrelsen og Institut for Folkesundhed, Aarhus Universitet, har i fællesskab skrevet rapporten »Sundhedskompetence i det danske sundhedsvæsen – En vej til mere lighed«,4 som foreslår organisatorisk sundhedskompetence som et redskab til at skabe organisatoriske forandringer og fælles fodslag i den lokale kamp mod ulighed i sundhed.
Stigende ulighed i sundhed
Et af nøglepunkterne i den danske sundhedslov er, at alle skal have lige adgang til sundhedsvæsenet (§2), men selv om mange ydelser i det danske sundhedsvæsen er gratis og let tilgængelige, er der alligevel forskel på, hvordan og hvor meget borgere bruger sundhedsvæsenets tilbud,3,5 og ikke mindst hvilket udbytte de får af det.3 Disse forhold hænger blandt andet sammen med befolkningens uddannelsesniveau, indkomst, etnicitet, sociale netværk og andre socioøkonomiske forhold.6
Den sociale ulighed i sundhed har på flere områder været stigende i Danmark i perioden fra 2010 til 2017.5 Ulighed i sundhed har store konsekvenser for den enkelte såsom øget risiko for sygdom, tidligere død og dårligere livskvalitet3 og for samfundet i kraft af den øgede sygdomsbyrde, som uligheden forårsager.7 Verdenssundhedsorganisationen (WHO) anbefaler et fokus på befolkningsgruppers sundhedskompetence som et muligt udgangspunkt for at adressere ulighed i sundhed.
Sundhedskompetence er et begreb og en tilgang, der har vundet mere og mere indpas på den sundhedspolitiske agenda de senere år. 8-11
Sundhedskompetence er en kombination af individuelle kompetencer og ressourcer i omgivelserne, der bestemmer menneskers mulighed for at finde, forstå, evaluere og bruge information og tilbud til at tage beslutninger om sundhed.12,13
I praksis handler det for eksempel om at navigere i sundhedsvæsenet, interagere og gå i dialog med sundhedspersonale og tage informerede beslutninger med henblik på aktivt at tage hånd om egen sundhed.
Sundhedskompetence er dynamisk og kontekstafhængig og ændrer sig gennem et livsforløb.14 Sundhedskompetence hænger sammen med socioøkonomiske faktorer, sundhedsadfærd, livskvalitet, ydelsesmønster og øget risiko for sygdom og tidlig død.15-17
Betydningen af menneskers forskellige niveauer af sundhedskompetence afhænger i høj grad af sundhedsvæsenets krav og kompleksitet. Forhold som f.eks. øget digitalisering, høj specialisering, kortere eller færre kontakter og mere monitorering og behandling i menneskers eget hjem, stiller store krav til mennesker, der er i kontakt med sundhedsvæsnet – særlig, hvis der er tale om komplicerede sundhedsmæssige eller sociale forhold.
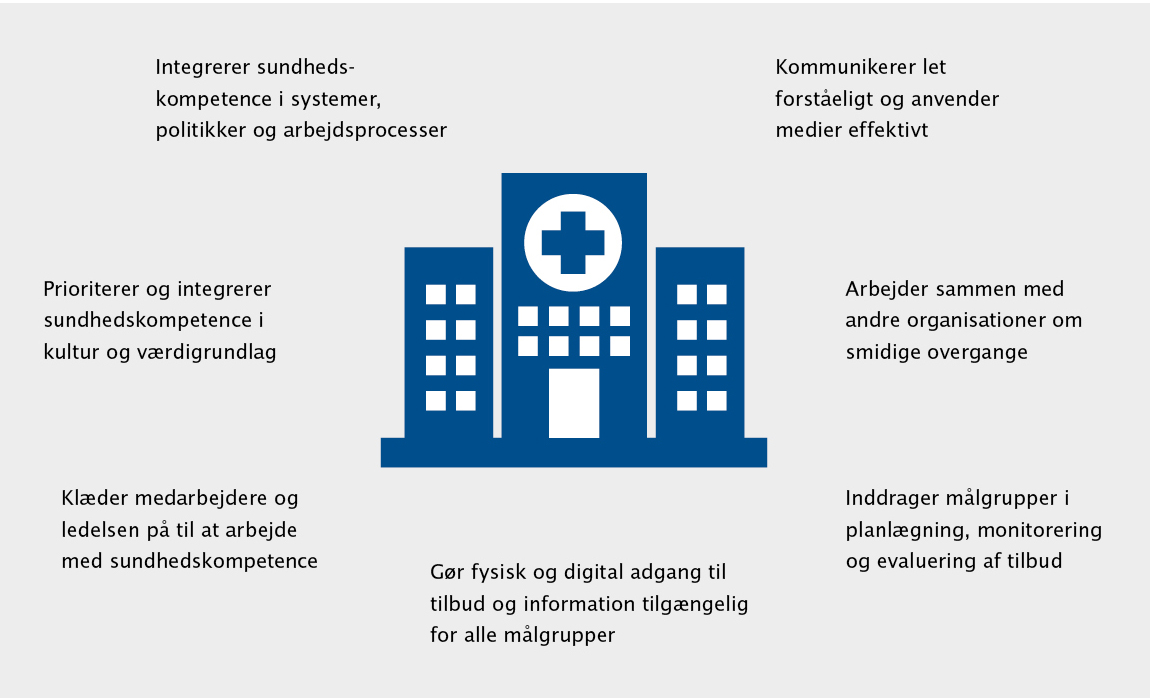
I sundhedsvæsenet er det ikke muligt at ændre personers uddannelsesniveau, etnicitet eller alder, men det er muligt at øge deres individuelle sundhedskompetence samt at mindske de krav og den kompleksitet, de møder i sundhedsvæsenet. Kravene til den enkelte og kompleksiteten i sundhedsvæsenet kan vedrøre mange forskellige elementer og udspille sig på forskellige arenaer. En sundhedskompetent organisation arbejder på at nedbringe disse udfordringer, samtidig med at kompetencer opbygges (fig. 1). Organisatorisk sundhedskompetence er den måde tilbud, organisationer og systemer som gør information og tilbud tilgængelige for mennesker med forskellig sundhedskompetence.12
Figur 1: En sundhedskompetent organisation (inspireret af Brach et al.18)
Otte veje til sundhedskompetence
Kampen mod ulighed kan foregå på alle niveauer af samfundet, også i sundhedsvæsenet. De politiske rammer og forudsætninger for retfærdige vilkår på tværs af samfundets geografiske og sociale skel er ganske vist centrale, men såvel ledere som medarbejdere i sundhedsvæsnets organisationer kan bidrage effektivt til øget lighed i sundhed. Det kan de gøre ved i højere grad at imødekomme borgernes mangeartede behov gennem organisatorisk sundhedskompetence.
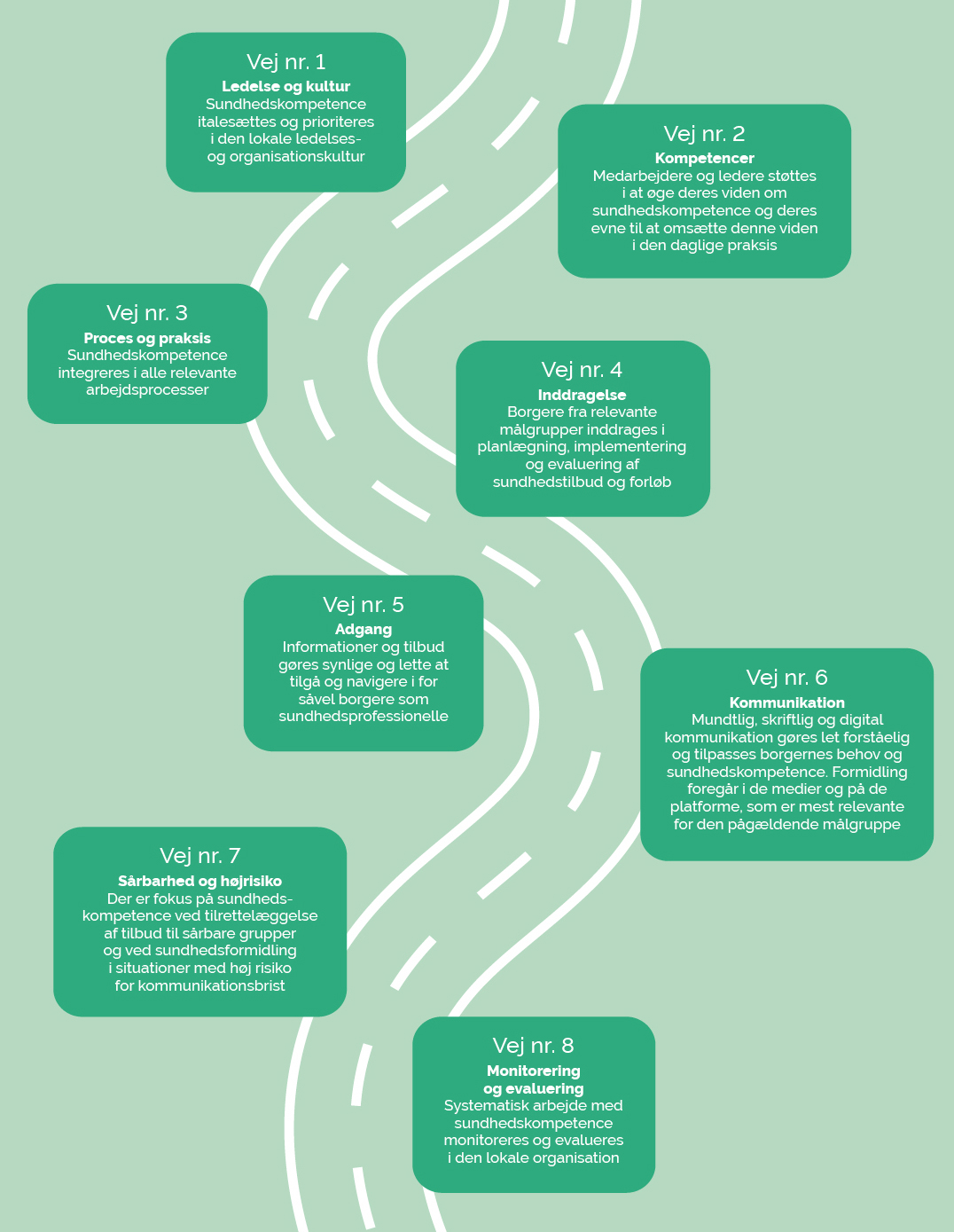
For at inspirere til en systematisk tilgang i arbejdet med organisatorisk sundhedskompetence i det danske sundhedsvæsen har Sundhedsstyrelsen og Institut for Folkesundhed, Aarhus Universitet, i rapporten »Sundhedskompetence i det danske sundhedsvæsen – En vej til mere lighed«4 beskrevet otte veje, der kan føre til bedre organisatorisk sundhedskompetence (fig. 2). Det vil være forskelligt fra organisation til organisation hvilke veje, der skal prioriteres hvornår. Indsatserne skal tage udgangspunkt i den lokale kontekst, behov og muligheder, og bør tillige evalueres lokalt.
I en sundhedskompetent organisation er det afgørende at engagere ledere og medarbejdere på alle niveauer, og de fleste har brug for at øge deres viden om begrebet og støtte til at omsætte denne viden i daglig praksis. Det kræver prioritering og tid at integrere organisatorisk sundhedskompetence i værdigrundlag, kultur og arbejdsprocesser.
Sundhedskompetence kan integreres i mange arbejdsprocesser. I praksis handler det ofte om at tilføre fleksibilitet, så arbejdet kan tage udgangspunkt i borgernes konkrete behov. Det er vigtigt at være nysgerrig på målgruppens perspektiver og løbende involvere relevante borgere i planlægning, implementering og evaluering af de udbudte tilbud og forløb.
Det danske sundhedsvæsen er præget af høj specialisering og krav til samarbejde på tværs af sektorer, og sundhedsinformation og information om sundhedsvæsenets tilbud leveres både mundtligt, skriftligt og digitalt. Dette stiller store krav til den enkelte. Information og tilbud skal derfor være synlige og lette at tilgå, forstå og navigere i for både borgere og sundhedsprofessionelle.
Det danske sundhedsvæsen skal være for alle. Det gælder også borgere med sårbarhed i form af f.eks. social, sproglig, sansemæssig eller kognitiv funktionsnedsættelse.
Derfor bør fokus på sundhedskompetence være en prioritet ved tilrettelæggelse af tilbud til disse målgrupper. Det gælder særligt i forbindelse med sundhedsformidling i situationer, hvor der er høj risiko for kommunikationsbrist.
Det kan f.eks. være i forbindelse med sektorovergange, når borgeren udskrives til eget hjem, midlertidig bolig eller plejebolig, og primærsektoren overtager ansvaret for et forløb efter endt indlæggelse på hospitalet. Det kan være ved akutte situationer, når kommunikation og udveksling af information skal gå stærkt. Eller ved komplekse forløb, hvor mange forskellige fagprofessioner skal samarbejde om og være i kontakt med borgeren. Samt ved forebyggelse og behandling i borgerens hjem og hverdag uden for sundhedsvæsnets umiddelbare rækkevidde.
Processen med at integrere organisatorisk sundhedskompetence i det danske sundhedsvæsen er et fortløbende arbejde. Det er vigtigt at monitorere og evaluere på indsatsen undervejs. Både med henblik på løbende at dokumentere effekt i den lokale organisation, men også med henblik på at lære af hinanden og udvikle i fællesskab på tværs af det danske sundhedsvæsen.
Figur 2: Otte veje til organisatorisk sundhedskompetence i det danske sundhedsvæsen4
Sundhedsstyrelsen går forrest
I »Sundhedskompetence i det danske sundhedsvæsen – En vej til mere lighed«4 præsenteres en række cases som eksempler på organisatorisk arbejde med sundhedskompetence fra det danske sundhedsvæsen. En af disse cases er baseret på Sundhedsstyrelsens eget arbejde under Covid-19-pandemien.
Under implementeringen af vaccinationsindsatsen som led i pandemibekæmpelsen af Covid-19 i 2021 fandt man, at tilslutningen til vaccinationsprogrammet var meget lavere i nogle specifikke boligområder.
Sundhedsstyrelsen besluttede derfor at indlede et arbejde med at afdække årsager og udvikle målrettede indsatser, der kunne forbedre vaccinationsdækningen.
Fokus var på at overkomme barrierer for borgere, der gerne ville vaccineres, men ikke var blevet det, og på at sikre tilstrækkelig information til borgere, der var i tvivl, om de ønskede vaccinationerne.
Sundhedsstyrelsen nedsatte en projektgruppe, der i samarbejde med kommuner, regioner og en række civilsamfundsorganisationer arbejdede med at udbrede information om vaccination i områder med lav tilslutning.
Hermed sikredes prioritering og ledelsesmæssig opbakning i en bred vifte af organisationer, der kunne bidrage med unik viden om målgruppen (fig. 2, vej 1).
Inddragelse af relevante målgrupper blev i særlig grad prioriteret (fig. 2 vej 4). En stor gruppe borgere deltog i kvalitative interviews, som havde til formål at afdække årsager til ikke at lade sig vaccinere, ligesom der gennemførtes interview med ledere og medarbejdere fra kommuner, Kommunernes Landsforening, Danmarks Almene Boliger og Styrelsen for Patientsikkerhed.
Ligeledes blev der inddraget viden fra forskningsinstitutioner om sundhedskompetence og sundhedsadfærd blandt borgere med etnisk minoritetsbaggrund.
Medarbejdere og frivillige fra civilsamfundsorganisationer, uddannelsesinstitutioner og private virksomheder blev inddraget i arbejdet med de målgrupper, myndighederne havde svært ved at nå ud til med den rette information. Pilotafprøvning af lokale vaccinationstilbud og særlige kommunikationsindsatser blev herefter gennemført og evalueret.
Helt konkret resulterede processen i:
1. Øget tilgængelighed og synlighed af vaccinationsindsatsen (fig. 2, vej 5) f.eks. ved at lave pop-up vaccinationssteder uden tidsbestilling i boligområder, lokale kulturhuse, bycentre, virksomheder, uddannelsesinstitutioner mv.
2. Distribuering af materialer via andre kanaler og netværksbaseret kommunikation i samarbejde med kommuner, boligselskaber, lokale foreninger, religiøse trossamfund, brancheforeninger, uddannelsesinstitutioner m.fl. (fig. 2, vej 6)
3. Oprettelse af et Sundhedsdialogkorps, hvor frivillige med sundhedsfaglig baggrund svarede på spørgsmål i forbindelse med pop-up vaccination eller informationsarrangementer med henblik på at sikre mulighed for sundhedsfaglige svar på generelle og specifikke bekymringer om vaccinationen (fig. 2, vej 6 og 7).4
En af de største trusler mod folkesundheden
Ulighed i sundhed er en af vor tids største trusler mod folkesundheden, fordi den øger risikoen for sygdom, tidlig død og dårlig livskvalitet for den enkelte samt forårsager øget sygdomsbyrde og sundhedsomkostninger i samfundet som helhed.
Selv om mange sociale vilkår ligger uden for sundhedsvæsenets rækkevidde, har sundhedsorganisationer et stort ansvar for at forhindre deres sundhedsskadelige konsekvenser og modvirke uligheden.
Organisatorisk sundhedskompetence understøtter muligheden for at tage udgangspunkt i den enkeltes behov og øge udbyttet af sundhedsvæsenets tilbud og forløb.
Med udgangspunkt i rapporten »Sundhedskompetence i det danske sundhedsvæsen – En vej til mere lighed«4 kan ledere i sundhedsvæsenet øge deres fokus på sundhedskompetence og reducere de skadelige virkninger af de krav og den kompleksitet, det danske sundhedsvæsen anno 2022 karakteriseres af.
Referencer
1. Korsbæk M. Sundhedsvæsenet kan ikke stå alene i kampen mod ulighed www.diabetes.dk Diabetesforeningen; 2020
2. Sundhedsstyrelsen. Social ulighed i sundhed og sygdom – Udviklingen i Danmark i perioden 2010-2017 www.sst.dk; 2020.
3. Kjeld SG, Brautsch LAS, Svartá DL, Hansen AF, Andersen S, Danielsen D. Social ulighed i mødet med sundhedsvæsenet – en systematisk litteraturgennemgang. København; 2022.
4. Sundhedsstyrelsen & Aarhus Universitet. Sundhedskompetence i det danske sundhedsvæsen – En vej til mere lighed. www.sst.dk: Sundhedsstyrelsen; 2022.
5. Udesen CH, Skaarup C, Pedersen MNS, Ersbøll AK. Social ulighed i sundhed og sygdom. Udviklingen i Danmark i perioden 2010-2017. København; 2020.
6. Wilkinson R, Marmot M. Social Determinants of Health: The Solid Facts Copenhagen; 2003.
7. Mackenbach JP, Meerding WJ, Kunst AE. Economic costs of health inequalities in the European Union. Journal of epidemiology and community health. 2011;65(5):412-9.
8. Kickbusch I, Pelikan J, Apfel F, Tsouros A. Health literacy: The solid facts Copenhagen: World Health Organisation, Regional Office for Europe,. 2013.
9. World Health Organization. Shanghai declaration on promoting health in the 2030 Agenda for Sustainable Development. Health promotion international. 2017;32(1):7-8.
10. World Health Organization Office for Europe. Draft WHO European roadmap for implementation of health literacy initiatives through the life course. In: Regional Committee for Europe 69th session. Copenhagen; 2019.
11. World Health Organization. Draft thirteenth general programme of work, 2019-2023. 2018.
12. International Union for Health Promotion and Education. IUHPE Position statement on health literacy: A practical vision for a health literate world. Paris: IUHPE Global Working Group on Health Literacy.; 2018.
13. Aaby A, Maindal HT, Vinther-Jensen K, Sørensen K, Bertram M. GPS – god praksis for folkesundhed. Sundhedskompetence i et strukturelt perspektiv – En vej til lighed i sundhed? [GPS – good practices in public health. Health literacy in a structural perspective – A road to equity in health?]. 2019.
14. Nutbeam D. The evolving concept of health literacy. Social science & medicine (1982). 2008;67(12):2072-8.
15. Berkman ND, Sheridan SL, Donahue KE, Halpern DJ, Crotty K. Low health literacy and health outcomes: an updated systematic review. Annals of internal medicine. 2011;155(2):97-107.
16. Friis K, Aaby A, Lasgaard M, Pedersen MH, Osborne RH, Maindal HT. Low Health Literacy and Mortality in Individuals with Cardiovascular Disease, Chronic Obstructive Pulmonary Disease, Diabetes, and Mental Illness: A 6-Year Population-Based Follow-Up Study. International journal of environmental research and public health. 2020;17(24):9399.
17. Friis K, Pedersen MH, Aaby A, Lasgaard M, Maindal HT. Impact of low health literacy on healthcare utilization in individuals with cardiovascular disease, chronic obstructive pulmonary disease, diabetes and mental disorders. A Danish population-based 4-year follow-up study. European journal of public health. 2020;30(5):866-72.
18. Brach C, Keller D, Hernandez LM, Baur C PR, Dreyer B, et al. Ten Attributes of Health Literate Health Care Organizations. 2012.

