Ledelsesværktøjer fra kvalitet og patientsikkerhed har været afgørende for, at sundhedsvæsenet i forbindelse med COVID-19-krisen har kunnet gennemføre store omstillinger på meget kort tid.
Af Tina Roikjer Køtter, Dorthe Gylling Crüger og Inge Kristensen
For få måneder siden stod vi på kanten af den røde og den grønne kurve, og ingen anede hvilken vej det ville gå. I dag står vi midt i en genåbning af vores samfundsfunktioner, og der er stadig stor usikkerhed om konsekvenserne.
Det er et faktum, at COVID-19-krisen har medført store omstillinger i sundhedsvæsenet på meget kort tid både på hospitaler og i den kommunale omsorgssektor. Det er sket i en situation, hvor der i forvejen var problemer med rekruttering og mangel på en række faggrupper.
På den anden side har det at arbejde for et fælles mål – at komme igennem krisen – givet et utroligt stærkt drive, og der er udviklet nye løsninger og arbejdet på tværs som aldrig før.
Vores påstand er, at dette kun har kunnet lade sig gøre, fordi de mangfoldige værktøjer, som ledelse af kvalitet og patientsikkerhed byder på, er taget i anvendelse – bevidst eller ubevidst. I denne artikel vil vi beskrive, hvordan ledelsesværktøjerne konkret har været afgørende for, at sundhedsvæsenet har kunnet gennemføre så store omstillinger på meget kort tid under COVID-19-krisen.
Målet er et resilient sundhedsvæsen
Essensen af patientsikkerhedsarbejdet må både før, under og efter krisen være at skabe et robust og omstillingsparat, også kaldet resilient, sundhedsvæsen:
“Resilient health care can be defined as the ability of the health care system to adjust its functioning prior to, during, or following changes and disturbances, so that it can sustain required performance under both expected and unexpected conditions”[i].
Konkret har vi via patientsikkerhedsarbejdet fået en række redskaber som eksempelvis patientsikkerhedsrunder og sikkerhedsbriefinger, der er beregnet til at forudse, hvor tingene går galt næste gang, så systemet kan udbedres, inden skaden sker.
Resiliensen kan også styrkes ved at styrke teamsamarbejde og psykologisk tryghed hos medarbejderne, og det er afgørende, at der er en læringskultur, som patientsikkerhedsarbejdet fremmer.
Vi har i årevis talt om et datadrevet sundhedsvæsen, og nu er det her. Sundhedsvæsenets kapacitet og aktivitet styres efter indlæggelsestal, og det er det, vi skal bygge på.
Krisen skaber det stof, som helte gøres af, og det skaber gode historier. Men der er også brug for almindeligt, solidt ledelsesarbejde, og der er rigtigt mange balancer, der skal afvejes. Og så er der først og fremmest en læring om, at fagfolkene ved bedst, og at vi kan komme langt, hvis vi skaber løsningerne nedefra og lader lederne binde det sammen.
Først med patientsikkerhed
Sidste år var det 20 år siden, at den legendariske artikel ”To Err is Human”[ii] blev lanceret. Artiklen satte for alvor arbejdet med patientsikkerhed på landkortet i hele verden, og i Danmark var vi first movers, da verdens første lov om patientsikkerhed blev etableret med stor opbakning i 2004. Nogle år før var Dansk Selskab for Patientsikkerhed blevet stiftet.
Siden er patientsikkerhed blevet et almindeligt element i arbejdet i sundhedsvæsenet, og der er sågar blevet oprettet en styrelse, der bærer navnet, omend den har andre opgaver end det, det traditionelt er tanken i patientsikkerhedsarbejdet.
Som udgangspunkt troede man, at når der bare blev indrapporteret det, der gik galt, også kendt som utilsigtede hændelser, ville vi kunne eliminere fejlene. Udgangspunktet var langt hen ad vejen, at man kunne få et fejlfrit sundhedsvæsen. Det får vi aldrig. Men vi har hen ad vejen udviklet en række værktøjer, som kan hjælpe ledere og medarbejdere med at lære af det, der går galt.
Opsamling af utilsigtede hændelser, hændelsesanalyser og kerneårsagsanalyser kan bidrage, men er næppe i sig selv virkeligt effektive, og vi står stadig med en række af de samme problemstillinger i dag, som vi så tidligere.
Patientsikkerhedskultur er afgørende
Arbejdet i projekter som ”Patientsikkert sygehus” på sygehuse, ”I sikre hænder” i kommuner og ”Sikker sammenhæng” på tværs af sektorer har lært os, at det er centralt i kvalitets- og patientsikkerhedsarbejdet at arbejde med patientsikkerhedskultur, robust implementering og ikke mindst ledelsesbevågenhed. Så kan man få rigtigt gode resultater via læring og småskalaafprøvninger.
På trods af de gode erfaringer er meget patientsikkerhedsarbejde stadig meget bagudrettet. En af vores kørelærere sagde en gang, at ”hvis man bliver ved at kigge sig over skulderen, så skal der nok komme noget”. Og det er jo hverken effektivt eller sikkert.
Vi har i de seneste år med hjælp af stadig bedre data og med erkendelsen af, at forebyggelse er langt bedre end reparation, arbejdet meget mere proaktivt. Og det er det, der skal til, også i ledelsesarbejdet.
Og der er da også en række af de klassiske patientsikkerhedsværktøjer, der giver mening proaktivt ledelsesmæssigt og praksisnært – også i denne krise. Det drejer sig om patientsikkerhedsrunder, sikker mundtlig kommunikation, ”stop the line”, træning og simulation af eksempelvis at iføre sig værnemidler og tage dem af igen. Og måske ikke mindst: At gå i borgerens fodspor. Vi hører også, at der mange steder sker hurtig opfølgning på utilsigtede hændelser.
Ledere er ikke trænet til krisen
Ledelse bliver langt mere eksponeret i krisetider, og det bliver tydeligere, at ledelse er en nødvendighed, for man kan hverken styre sig gennem en krise eller lade stå til. Aktuelt under COVID-19 har der ikke ligget en strategi, og der er ikke blevet trænet den ledelse, der er behov for.
Rigtig mange ledere har på trods af dette stillet sig i spidsen for nye svar i opgaveløsningen og har hver dag håndteret nye og svære, faglige og menneskelige dilemmaer. De rækker ud og bygger bro mellem fagligheder, kommuner, regioner og stat.
Og de træffer beslutninger under stort pres, sætter ind med kommunikation, nærvær og tydelighed og leder på afstand i langt større målestok end normalt, samtidig med at de rummer både medarbejdernes og deres egen utryghed. Men det er ikke noget, der har været forberedt, og mange agerer intuitivt og uden de rigtige værktøjer.[iii]
Distribueret ledelse er særligt vigtigt
Kriseledelse kan have tendens til at fokusere på den gruppe af ledere, der står forrest, men særligt vigtigt er det også at se på den distribuerede ledelse, som medarbejderne har taget på sig.
Den hastighed, hvormed vi har implementeret retningslinjer, havde ikke kunnet lade sig gøre, hvis medarbejderne ikke havde taget implementeringsopgaven til sig, mens den formelle ledelse var optaget af at modtage samme retningslinjer i en lind strøm, ofte med flere ændringer om dagen.
Også derfor er og bliver det praksisnære fokus vigtigt at fastholde og udvikle, også efter denne krise. Dette er vel at mærke sket i en tid, hvor der mangler medarbejdere på en række områder. Styrken i at have et have et fælles mål i en COVID-19-tid og efter kan ikke overdrives.
Retningslinjer er ikke svaret
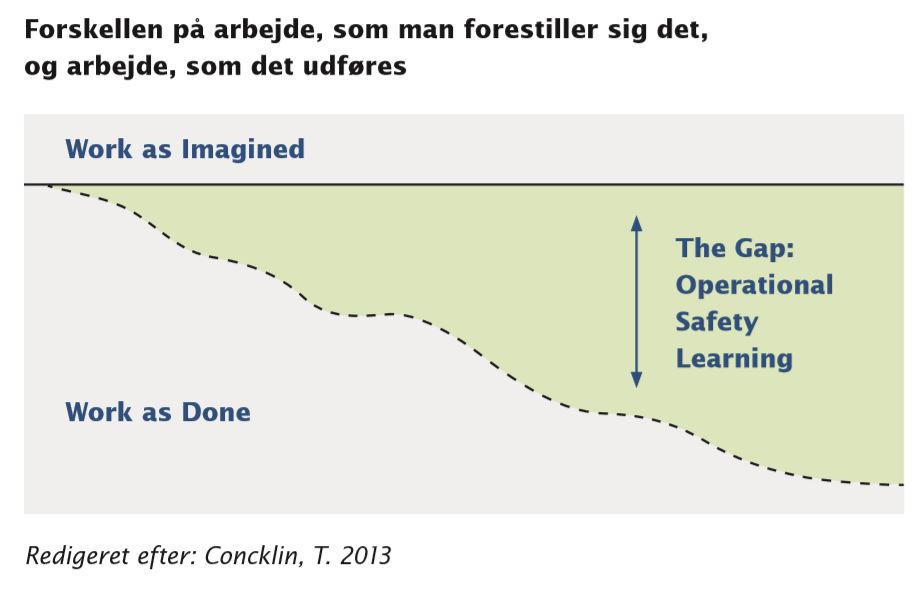
Krisen har vist, at retningslinjer i sig selv ikke er svaret. Retningslinjer er styring. Og det, der er brug for, er ledelse. Retningslinjer kan i nogle tilfælde vise sig som direktiver om krumme agurker eller ”Komiske Ali”, hvis de afviger fra praksis (se figuren nedenfor).
Der er behov for, at ”Kontoret for sund fornuft” populært sagt er åbent i døgndrift og følges op af træning i færdigheder og i teamsamarbejde. Vi skal holde fast i, at løsningerne kommer fra dem, der er tættest på løsningerne. Hvis der bliver for store modsætninger mellem det, vi skriver ned, og det vi gør, mistes troværdigheden.[iv]
Fire elementer i krisestyring
Hvis vi ser på, hvad der skal til for at styre en sådan krise og i al almindelighed ud fra et patientsikkerhedsmæssigt perspektiv, træder en række elementer frem[v]:
1. Kommunikation og engagement
Der skal være tydelig, klar kommunikation og ledelsesmæssigt engagement, som kan understøtte en stærk patientsikkerhedskultur i den givne situation. Det bord, som ledere sidder ved nu og i fremtiden, skal være rundt, og lederen skal facilitere og ikke bombardere. Men der er brug for klar kommunikation og kommunikationsveje, der sikrer, at relevante informationer kommer hurtigt ud til de rigtige.
2. Fokus på holdindsatsen
Der skal være fokus på, at dette er en holdindsats, og at der derfor er behov for træning af såvel færdigheder som lederholdet og teams i ”den skarpe ende” via strukturerede metoder til at optimere processer, kommunikation og samarbejde. Her kan forbedringsmetoder fra blandt andet projekterne ”Patientsikkert sygehus” og ”I sikre hænder” give rigtigt god mening. Jævnlige sikkerhedsbriefinger til at gennemgå nye retningslinjer og til at sikre, at holdet kender hinanden, kan ikke bare være nyttige, men helt nødvendige.
3. Nærhed og nærvær fra ledelsen
Krisen har vist os, at ledelsen skal være tæt på, men at det er fagpersonerne, der har svarene. Det kan eksempelvis indebære patientsikkerhedsrunder med et øget fokus på medarbejdernes trivsel, hvor ledelsen er rundt og tale med frontlinjepersonalet om trusler mod patientsikkerhed, og en forpligtende, åben og ærlig dialog om problemstillinger, som skal styrke den psykologiske sikkerhed.[vi]
Debriefing/defusing er ikke kun værdifuldt, når voldsomme oplevelser skal bearbejdes, men også når der skal deles og opsamles viden og læring til næste gang.[vii]
4. Datadrevet, proaktiv tilgang
Det er vigtigt, at vi bygger beslutninger på data, og at vi ved, at det, vi gør, virker. Det er eksempelvis oplagt at teste, om de færdigheder, vi har øvet, også virker: Tager vi værnemidler rigtigt af og på hver gang? Der skal vel at mærke være tale om aktuelle data, der giver mulighed for at skabe de små justeringer, som giver stor effekt.
Psykologisk tryghed er fundament
Under det hele ligger den psykologiske tryghed, som i de senere år er blevet et centralt element i kvalitets- og patientsikkerhedsarbejdet, og som er en væsentlig faktor i alle indsatser. Mange ledere viser faktisk mere af sig selv her i krisen med personlige fortællinger og med opfordringer til at dele historier fra en anderledes hverdag. Det smitter af i organisationen og mellem medarbejderne, og det inspirerer til at vise opfindsomhed og nærvær på nye måder i samspillet med borgerne[viii].
Men der er også slanger i paradiset: COVID-19 har i vidt omfang sat ikke bare brugerinddragelsen, men også den fundamentale selvbestemmelse ud af kraft. Her er der behov for, at vi anvender den viden, som vi har fra års arbejde med at spørge ”hvad er vigtigt for dig” til at komme tilbage på sporet. Patientsikkerhed og kvalitet kommer ikke alene fra dygtige fagfolks egen indsats, men findes i samspillet med borgerne.
Innovationskraft skal bevares
COVID-19-krisen er en patientsikkerhedskrise på samfundsniveau, hvor dilemmaet er at skabe sikkerhed for de mest udsatte grupper og samtidig sikre, at alt ikke sættes i stå, så livet kan leves. Det er en patientsikkerhedsbegivenhed på organisationsniveau og på tværs af organisationer, hvor nedbringelse af risiko for patienterne og for personalet er afgørende.
”Vi plejer” er lagt væk, og ting, der før krævede mange diskussioner og anstrengelser, sker bare nu. Med krisen er der sket en acceleration af nogle af de forandringer, som vi i lang tid har talt om skulle ske i kommuner, på sygehuse og på tværs af sektorer.
Vi skal i høj grad bygge videre på den fælles vilje og mening, der er skabt med COVID-19-krisen. Og vi skal søge at bevare den innovationskraft, der har fået vind i sejlene. Men det er også tid til at hvæsse patientsikkerhedsværktøjerne, så de kontant understøtter arbejdet ”i den skarpe ende” og ledelsens blik for og understøttelse af en proaktiv tilgang.
Vigtige læringer fra krisen
Vi har stadig meget at lære af krisen, men nogle af de pointer, vi vil fremhæve, er:
- Hold fast i den proaktive, datadrevne tilgang, som vi nu ser få vind i sejlene
- Nedton kontrol og retningslinjer og understøt psykologisk tryghed
- Ledelsen skal have hovedet og hjertet mod driften – og gerne øjne i nakken!
- Det er vigtigt at holde balancen og at holde blikket rettet mod alle risikofaktorer. Mister vi blikket for helheden, bliver det for alvor farligt
- Det er vigtigt at huske borgernes perspektiv
- Brug og bliv god til de klassiske patientsikkerhedsgreb
Det er fuldstændigt afgørende, at vi bruger den viden, som vi har opnået om det, der er gået godt, og det, der har været svært, til at bygge videre på det proaktive, resiliente sundhedsvæsen. Det gælder vel at mærke både i de enkelte organisationer og på tværs af sektorer. Kun på den måde kan vi være klar til næste gang. Som Hollnagel (2019) formulerer det:
“Remain sensitive to the possibility of failure – and be mindful. Try to think of – or even make a list of – undesirable situations and imagine how they may occur. Then think of ways in which they can either be prevented from happening or be recognized and responded to as they are happening. This is the essence of proactive safety management”[ix].
Noter
[i] Hollnagel, E., 2019
[ii] ”To Err is Human” 2000. Institute of Medicine (US) Committee on Quality of Health Care in America, Kohn LT, Corrigan JM, Donaldson MS, eds. To Err is Human: Building a Safer Health System. Washington (DC): National Academies Press (US)
[iii] Altinget (April, 2020). Ledelsesambassadører: Krisetid kræver ledelse, styring er ikke nok
[iv] Hollnagel, E., 2019
[v] Tak til professor Mickael Bech for inspiration til nogle af nedenstående punkter i præsentation på Patientsikkerhedskonferencen 2019.
[vi] Se fx: Frankel et al. (2008). Revealing and resolving patient safety defects: the impact of leadership WalkRounds on frontline caregiver assessments of patient safety, Health Services Research, 43 (6). og Dansk Selskab for Patientsikkerhed: Patientsikkerhed under en epidemi https://patientsikkerhed.dk/blogs/patientsikkerhed-under-en-epidemi
[vii] https://patientsikkerhed.dk/blogs/patientsikkerhed-under-en-epidemi/
[viii] Altinget, ibid.
[ix] Hollnagel, E., 2019
Referencer
Boamah et al. 2018. ‘Effect of transformational leadership on job satisfaction and patient safety outcomes’, Nursing Outlook, 66: 180-89.
Braithwaite, J., Glasziou, P. & Westbrook, J. The three numbers you need to know about healthcare: the 60-30-10 Challenge. BMC Med 18, 102 (2020). https://doi.org/10.1186/s12916-020-01563-4
Concklin, T. 2012. Pre-Accident Investigation. An Introduction to Organzational Safety, CRC Press, taylor and Francis Group.
Cummings et al. . 2018. ‘Leadership styles and outcome patterns for the nursing workforce and work environment: A systematic review’, International Journal of Nursing Studies, 85: 19-60.
Dansk Selskab for Patientsikkerhed, om psykologisk tryghed: https://patientsikkerhed.dk/psykologisk-tryghed/
Dansk Selskab for Patientsikkerhed, om patientsikkerhed under Covid-krisen (herunder bl.a. sikker mundtlig kommunikation og patientsikkerhedsrunder: https://patientsikkerhed.dk/blogs/patientsikkerhed-under-en-epidemi
Frankel et al. (2008). Revealing and resolving patient safety defects: the impact of leadership WalkRounds on frontline caregiver assessments of patient safety, Health Services Research, 43 (6).
Institute of Medicine (US) Committee on Quality of Health Care in America, Kohn LT, Corrigan JM, Donaldson MS, eds. 2000: To Err is Human: Building a Safer Health System. Washington (DC): National Academies Press (US)
Hollnagel, E og Braithwaite, J, 2019: Resilient Healthcare, Taylor&Francis
Kristensen et al. (2016). Strengthening leadership as a catalyst for enhanced patient safety culture: a repeated cross-sectional experimental study, BMJ Open
Pedersen, K. Zinck 2018: Organizing Patient Safety: Failsafe Fantasies and Pragmatic Practices, Palgrave Macmillan
Weaver et al. 2013. ‘Promoting a Culture of Safety as a Patient Safety Strategy: A Systematic Review’, Annals of Internal Medicine, 158: 369-74.
Wong et al. 2007. ‘The relationship between nursing leadership and patient outcomes: a systematic review’, Journal of Nursing Management, 15: 508-21.
Wong et al. 2013. ‘The relationship between nursing leadership and patient outcomes: a systematic review update’, Journal of Nursing Management, 21: 709-24.